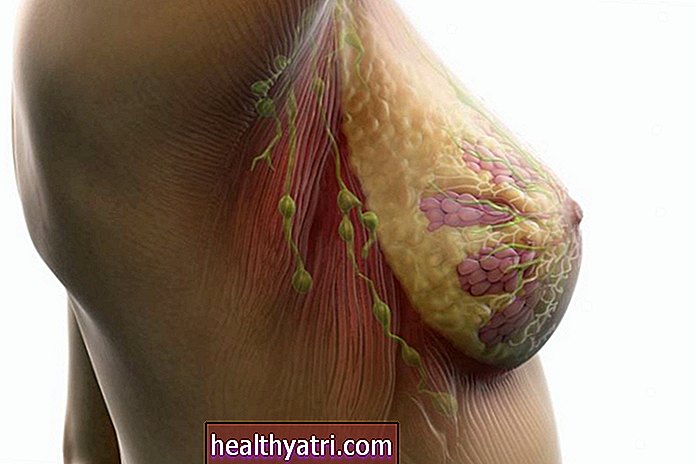
A tüdőráknak két fő típusa van: a kissejtes és a nem kissejtes tüdőrák (NSCLC). A nem kissejtes tüdőrák, a kettő közül gyakoribb és lassabban növekvő, különböző altípusokból áll, főleg tüdő adenokarcinómából, nagysejtes tüdőrákból és a tüdő laphámsejtes karcinómájából. A ritkább és agresszívebb kissejtes tüdőrák további két altípusra, a kissejtes karcinómára és a kombinált kissejtes karcinómára oszlik.
A prognózis és a kezelés a tüdőrák specifikus típusától függően eltérő lesz. Az egyes tüdőráktípusok jellemzőinek megértése felhatalmazhatja a tüdőrákban szenvedőket a legjobb kezelési döntések meghozatalára.
FatCamera / Getty Images
Nem kissejtes tüdőrák
A nem kissejtes tüdőrák a leggyakoribb tüdőrák, amely az összes tüdőrák 80-85% -át teszi ki. Az NSCLC altípusai, amelyek különböző típusú tüdősejtekből indulnak ki, NSCLC-ként csoportosulnak, mivel kezelésük és kilátásaik gyakran hasonlóak. Az NSCLC gyakran lassan fejlődik, és alig vagy egyáltalán nem okoz tüneteket, amíg előrehalad.
A dohányzás az NSCLC fő kockázati tényezője, amely az esetek körülbelül 90% -át teszi ki. A pontos kockázat attól függ, hogy hány cigarettát fogyaszt valaki naponta, és mennyi ideig dohányzott. A másodlagos füst emeli a tüdőrák kockázatát is. Fontos megjegyezni, hogy néhány ember, aki soha nem dohányzott, tüdőrákot is kialakíthat.
Dohányzás és tüdőrákA radonnak való kitettség, a levegőszennyezés vagy a magas arzéntartalmú víznek való kitettség szintén növelheti a tüdőrák kockázatát. A radon gáz apró radioaktív részecskékre bomlik, amelyek képesek lerakódni a tüdőbe. A radon expozíciónak a tüdőre gyakorolt káros hatása az első 1556-ban, amikor a kutatók azt találták, hogy a radon tönkreteszi a bányászok tüdejét Németországban. Ma a radonnak való kitettség továbbra is a tüdőrák vezető oka.
Mi okozza a nem kissejtes tüdőrákot a dohányzáson túl?Az NSCLC esetében az ötéves túlélési arány (hány ember él öt évvel a diagnózis után) 26,3%. Számos tényező, például életkor és egyidejű állapotok hatással lehet a túlélési arányokra. Ez a szám nem tükrözi a kezelés legújabb fejleményeit. Az egyéni prognózis jobb megértése érdekében fontosabb olyan személyes tényezők vizsgálata, mint a genetika, az életmód és a családtörténet.
Mik azok a tüdőcsomók?
A tüdőcsomó, más néven tüdőcsomó, egy kis kerek vagy ovális alakú növekedés a tüdőben. A tüdőcsomók nem mind rosszindulatúak vagy rákosak; a CT-felvételen megjelenő többségük jóindulatú. Általában kisebbek, mint körülbelül 1,2 hüvelyk átmérőjűek. Ha a növekedés ennél nagyobb, akkor pulmonális tömegnek nevezzük, és nagyobb valószínűséggel képviseli a rákot, mint a göböt. A rosszindulatú tüdőcsomók kockázati tényezői között szerepel a dohányzás és az idősebb kórtörténet.
Ha tüdőcsomót találnak a CT-n, az egyik általános megközelítés az, hogy megismételt CT-vizsgálatot végeznek annak megállapítására, hogy a csomó idővel nő-e, néhány hónaptól egy évig, attól függően, hogy orvosa mennyire valószínűnek tartja, hogy a csomó lehet rák. Ez a csomó méretén, alakján és elhelyezkedésén alapul, valamint azon, hogy szilárdnak vagy folyadékkal telinek tűnik-e. Ha egy ismételt vizsgálat azt mutatja, hogy a góc megnőtt, akkor orvosa esetleg egy másik képalkotó tesztet is szeretne kapni, amelyet pozitronemissziós tomográfia (PET) vizsgálatnak hívnak, ami gyakran segíthet megmondani, hogy rákról van-e szó. Ha egy csomó elég nagy és gyanús, azonnal elvégezhető a biopszia vagy a reszekció.
Adenocarcinoma
Az adenokarcinoma a nem kissejtes tüdőrák leggyakoribb formája, amely az összes eset 30% -át és az összes nem kissejtes tüdőrák kb. 40% -át teszi ki. a tüdő hámsejtjei.
Ez a típusú tüdőrák főleg a jelenlegi vagy volt dohányosoknál fordul elő, de ez a nem dohányzóknál tapasztalt leggyakoribb tüdőrák típusa is. Nőknél gyakoribb, mint férfiaknál, és nagyobb valószínűséggel fordul elő fiatalabb embereknél, mint más típusú tüdőrák. Az adenokarcinóma valószínűleg még a terjedése előtt megtalálható.
A túlélési arány a tüdőrák stádiumától függ. Az ötéves túlélési arány alacsony, becslések szerint kevesebb, mint 12–15%. Az 1. stádiumú adenokarcinómában szenvedők esetében az ötéves túlélést 70% és 85%, de amikor a rák áttétet adott, az ötéves túlélési arány kevesebb, mint 5%.
Az in adenocarcinoma nevű adenokarcinómában szenvedő betegek prognózisa általában jobb, mint más típusú tüdőrákban szenvedőknél.
Laphámsejtes karcinóma
A légutakat szegélyező laphámsejtekben pikkelysmr (SqCC) alakul ki. Az SqCC gyakran a hörgők közelében található. A nem kissejtű tüdőrákok 80–85% -a közül a becslések szerint ezeknek a rákoknak a 30% -a SqCC. A
Az ilyen típusú tüdőrák gyakran összefügg a dohányzás előzményeivel. A SqCC esetek körülbelül 90% -át a dohányzás okozza.
A pikkelyes sejtes tüdőrákot általában a betegség terjedése után diagnosztizálják. Az átlagos ötéves túlélési arány 24%, a betegség túl korai felismerése és kezelése esetén a túlélési arány lényegesen magasabb.
Adenosquamous Carcinoma
A tüdő adenosquamous carcinoma jellemzői az adenocarcinoma és a pikkelyes sejtes tüdőrák. A nem kissejtes tüdőrák ritka altípusa, az esetek 0,4-4% -át teszi ki.
Nagysejtes, differenciálatlan karcinóma
A nagysejtes differenciálatlan karcinóma, más néven nagysejtes tüdőrák (LCLC), általában gyorsabban növekszik, mint más tüdőrák, de ritkábban fordul elő, mint mind a pikkelysmr, mind a tüdő adenokarcinóma. Az LCLC az összes NSCLC eset 10–15% -át teszi ki, és a tüdő bármely részén megtalálható.
A tüdőrák más típusaihoz hasonlóan a kockázati tényezők közé tartozik a dohányzás és a passzív dohányzásnak való kitettség. Ezenkívül úgy gondolják, hogy a radonnak való kitettség az LCLC kockázati tényezője.
Nagysejtű neuroendokrin karcinómában a nagysejtes tüdőrák egyik altípusa, bizonyos RUNX1 és ERBB4 génmutációk jelenhetnek meg magában a rákban is. Hajlamos gyorsan növekedni és terjedni, és nagyon hasonlít a kissejtes tüdőrákhoz.Azt diagnosztizálják, hogy a citológiai leírás a pikkelyes, mirigyes vagy kissejtes (neuroendokrin) differenciálódás hiányát mutatja.
Az előrejelzés az LCLC esetében gyakran rosszabb, mint más tüdőrák. Esetleg a tüdő perifériáján kialakuló daganatok miatt a tüdőrákhoz kapcsolódó klasszikus tünetek, például a köhögés, gyakran csak később jelentkeznek. A diagnózis ezért késleltethető, ami rontja a prognózist. Az újabb immunterápiák ígéretes fejlődési területnek bizonyultak az LCLC kezelésében.
Az NSCLC egyéb altípusai
Az NSCLC egyéb altípusai közé tartozik az adenosquamous carcinoma és a sarcomatoid carcinoma, amelyek sokkal ritkábban fordulnak elő.
Az adenosquamous carcinoma megfelel mind az SqCC, mind az adenocarcinoma kritériumainak. Egy tanulmány kimutatta, hogy az adenosquamous carcinomában szenvedő betegek prognózisa általában jobb, mint a pikkelyes carcinomában szenvedőknél.
A sarcomatoid carcinoma nagyon ritka, de agresszív, és a becslések szerint az összes nem kissejtes tüdőrák kevesebb mint 3% -át teszi ki. Úgy néz ki, mint a karcinóma és a szarkóma keveréke. Az ötéves túlélési arány körülbelül 20%. A daganatok molekuláris profilozásával kapcsolatos további kutatások javasoltak a terápiák javítása érdekében.
Kissejtes tüdőrák
A kissejtes tüdőrák (SCLC) ritkábban fordul elő, mint a nem kissejtes tüdőrák, és a becslések szerint a tüdőrák nagyjából 10–15% -át teszi ki. Az SCLC gyakran a hörgőkből vagy a légutakból indul ki, vezet a légcsőből a tüdőbe, majd fokozatosan kisebb struktúrákra ágazik el.Az SCLC gyorsan növekszik és átterjed a test más részeire, beleértve a nyirokcsomókat is.
Karcinogén hatásának, például dohányfüstnek vagy bizonyos környezeti toxinoknak, például azbesztnek való kitettség módosíthatja a szervezet DNS-ét. Előfordul, hogy az onkogének vagy a tumor aktivitását elnyomó gének károsodhatnak, és sebezhetővé tehetik a testet a sejtek rosszindulatú daganata kialakulása ellen. Az idősebb kor és a sérült immunrendszer szintén növelheti a betegség iránti sérülékenységet.
Az SCLC-ben szenvedők kb. 70% -ának olyan rákja lesz, amely már diagnosztizálásakor elterjedt. Mivel ez a rák gyorsan növekszik, általában jól reagál a kemoterápiára és a sugárkezelésre.
Rák és gének
A DNS a tested receptje a fehérjékre. Amikor a DNS sérült, nem mindig képes fehérjéket előállítani helyesen. Az onkogének olyan gének, amelyek rákot okozhatnak. A proto-onkogének képesek onkogénekké válni, ha kismértékű módosításoknak vannak kitéve. Ez mutációval történhet, és ez egy folyamat, amelyet kis RNS-ek szabályoznak.
Az SCLC-ben szenvedők általános ötéves túlélési aránya 6%. A lokalizált SCLC-ben szenvedőknél, ami azt jelenti, hogy a rák nem terjedt el a tüdőn kívül, az általános ötéves túlélési arány 27%.
Kissejtes karcinóma
A kissejtes karcinóma, más néven zabsejtes rák, neuroendokrin betegségnek minősül, mert olyan sejtekben fejlődik ki, amelyek ideg- és hormonsejtekhez hasonlóan működnek. A kissejtes karcinóma az SCLC leggyakoribb típusa, és laposnak tűnik. mikroszkóp alatt, mint a zab.
Kombinált kissejtes karcinóma
A kombinált kissejtes tüdőrák (C-SCLC) az SCLC-esetek 30% -át teszi ki.Kissejtes karcinómának minősül, amelynek jellemzői a nem kissejtes tüdőrák.
A C-SCLC betegek medián életkora 59 és 64 év között van. Úgy gondolják, hogy az epigenetikus módosítások, vagy a gén expressziójának környezeti expozíció miatt bekövetkező változásai jelentős szerepet játszanak a C-SCLC kialakulásában. Úgy gondolják, hogy az öröklött kockázat kevésbé fontos, és nagyobb hangsúlyt fektetnek a viselkedési és környezeti tényezőkre.
Mesothelioma
A mesothelioma a mellkas bélésének ritka, de agresszív rákja, évente körülbelül 3000 esetet diagnosztizálnak az Egyesült Államokban. A vékony szövetrétegben fejlődik ki, amely a mesothelium nevű belső szervek nagy részét lefedi. A leggyakoribb forma, az úgynevezett pleurális mesothelioma a tüdő bélésében fordul elő.
A mesotheliomák sokkal gyakoribbak az idősebb embereknél, mint a fiatalabbak. Az átlagos életkor a diagnózis felállításakor 72 év.
A mezoteliómában szenvedő 10 emberből nyolc azbeszt-expozíciót jelent, ezért tekintik a betegség kialakulásának legnagyobb kockázati tényezőjének. Azbesztszálak belélegzése esetén bejuthatnak a legkisebb légutakba, és irritálhatják a tüdőbélést vagy a mellhártyát. Ez az irritáció gyulladást és károsodást eredményez, amely végül abnormális rákos sejtek kialakulásához vezethet.
További kockázati tényezők a sugárterápia, az életkor és a genetika. A sugárzás különösen azokra vonatkozik, akik nagy dózisú sugárterápiát kaptak a mellkasban, például limfómás emberek. A mesotheliomával diagnosztizált emberek körülbelül 1% -a genetikai mutációt örökölt egy szülőtől, amely fokozottan veszélyezteti őket ennek a betegségnek.
Rákok, amelyek általában a tüdőbe terjednek
A tüdőbe metasztatizáló gyakori daganatok a következők:
- Mellrák
- Vastagbél rák
- Prosztata rák
- Sarcoma,
- Húgyhólyagrák
- Neuroblastoma
- Wilm daganata
Fontos megjegyezni, hogy szinte minden rák képes a tüdőbe terjedni.
Egyéb ritka tüdőrák
Tüdő karcinoid daganatok
A tüdődaganatok kevesebb mint 5% -a tüdőkarcinoiddaganat. Ezek közül 10-ből kilenc jellemző, és általában lassan növekszik. Minden 10-ből van egy atipikus, amely gyorsabban növekszik. A tüdő karcinoid tumorok a neuroendokrin sejtekben fordulnak elő. Attól függően, hogy hol helyezkednek el a tüdőben, centrális vagy perifériás karcinoidoknak nevezhetjük őket.
Mellkasfal daganatok
A mellkasfal megvédi a tüdőt, és számos részből áll, beleértve a bőrt, a zsírt, az izmokat, a szöveteket és a nyirokereket. A mellkasi daganatok primer vagy szekunder kategóriába sorolhatók. Az elsődleges daganatok az izmokban, a zsírban, az erekben, az ideghüvelyben, a porcban vagy a csontban találhatók. A másodlagos mellkasi daganatok kevésbé egyértelműek. Például azok a mellrák következményei lehetnek, amelyek a származási helyen túl nőttek.
Mediastinalis daganatok
A mediastinum elválasztja a tüdejét a mellkas többi részétől. Ez a testüreg tartalmazza a szívedet, az aortát, a nyelőcsövet, a csecsemőmirigyet és a légcsövet. Többféle mediastinalis daganat létezik, de ezek ritkák. A legtöbb más rákkal ellentétben azonban általában fiatal és középkorú felnőtteknél diagnosztizálják őket, leggyakrabban 30-50 év közöttiek.
Egy szó Verywellből
A tüdőrák diagnosztizálása vagy rizikófaktorai félelmetesek és elsöprőek lehetnek. Az emberek még a rákban is jól élnek. Soha nem késő csökkenteni a tüdőrák kockázatát, amelyet úgy tehet meg, hogy a támogatási hálózatával beszél a dohányzásról való leszokásról. A másodlagos füst vagy toxinok, például azbeszt környezeti kockázatának csökkentése szintén hozzájárulhat a kockázati terhek csökkentéséhez, különösen, ha Ön is dohányzik.
10 tipp a tüdőrák megelőzésére