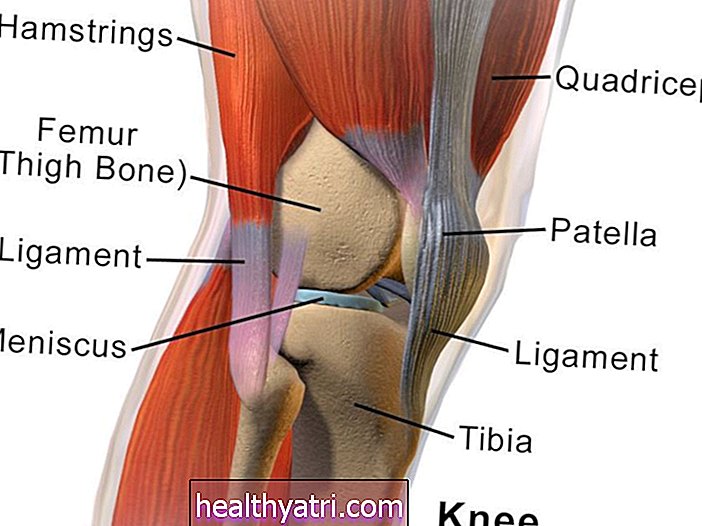
A vastagbélrák kezelésének két fő kategóriája van. A helyi kezelések egy meghatározott területet céloznak meg, például műtétet vagy sugárkezelést. A szisztémás vagy az egész testet átfogó kezelések sokkal szélesebb hálóval rendelkeznek, és magukban foglalják a kemoterápiát vagy a célzott biológiai terápiákat. Fizikai egészségi állapotától, a rák stádiumától és személyes választásától függően választhat egy kezelést vagy kombinációt.
A vastagbélrák korai felismerése és kezelése javíthatja a prognózist (a kezelés eredményét) és az életminőséget. Az American Cancer Society szerint valójában, amikor az első stádiumú vastagbélrákot korán észlelik és kezelik, az emberek 92% -a életben van legalább öt évvel a kezelés után.
Vastagbélrák-orvos beszélgetési útmutató
Töltse le nyomtatható útmutatónkat a következő orvosi rendelésére, hogy segítsen a megfelelő kérdések feltevésében.

Küldje el magának vagy egy kedvesének.
RegisztráljEzt az orvos-vita útmutatót a (z) {{form.email}} címre küldtük el.
Hiba történt. Kérlek próbáld újra.
Sebészet
A műtéti eltávolítás a legtöbb korai stádiumú vastagbélrák választott kezelése, de a műtét típusa olyan tényezőktől függ, mint például a rák terjedése és a vastagbél elhelyezkedése.
PeopleImages / Getty ImagesPolipektómia
Sok korai vastagbélrák (0. stádiumú és néhány korai 1. stádiumú daganat) és a legtöbb polip eltávolítható a kolonoszkópia során. Polipektómia során a rákos polipot a száron levágják egy dróthurkú eszköz segítségével, amelyet áthaladnak a kolonoszkópon, ami egy hosszú, rugalmas cső, amelynek fényképezőgépe és fénye van a hegyén.
Colectomia
A vastagbélrák műtétjének ilyen formája bevonja a vastagbél-sebésznek nevezett szakembert, aki eltávolítja a bél egy részét (vagy részeit).A vastagbélrák kezelésére ritkán van szükség teljes kolektómiára, amelynek során az egész vastagbél eltávolításra kerül. Teljes kolektómiát alkalmazhatunk a több száz polipban szenvedők (például a családi adenomatózus polipózisban szenvedők) vagy a súlyos gyulladásos bélben szenvedők kezelésére. betegség.
A colectomia kétféle módon hajtható végre - laparoszkóposan vagy nyitva -, és a sebész által választott lehetőség olyan tényezőktől függ, mint a vastagbélrák mérete és helye, valamint a sebész tapasztalata.
A laparoszkópos eljárás sokkal kisebb bemetszést igényel, mint egy nyílt colectomia, ezért a gyógyulás általában gyorsabb.
Kolektómia során a vastagbél beteg szakaszát eltávolítják, az egészséges vastagbél és a nyirokcsomók szomszédos részével együtt. Ezután a bél két egészséges vége visszarögzül. A sebész célja az lesz, hogy a beteg visszatérjen a lehető legnormálisabb bélműködésbe. Ez azt jelenti, hogy a sebész a lehető legkevesebbet veszi ki a vastagbélből.
A nyirokcsomókból eltávolított szövetek egy részét egy patológiai laboratóriumba viszik, és egy patológus mikroszkóp alatt megvizsgálja. A patológus a rák jeleit keresi a nyirokszövetben. A nyirokcsomók a nyirok nevű folyadékot vezetik a test sejtjeihez. A rákos sejtek általában a nyirokcsomókban gyülekeznek, ezért jó indikátorok a rák terjedésének megállapításához. A nyirokcsomók eltávolítása csökkenti a rák ismételt előfordulásának kockázatát is.
Bizonyos esetekben, például ha a műtétet sürgősen el kell végezni, mert a daganat blokkolja a vastagbelet, az egészséges bél újracsatlakozása (anasztomózisnak nevezhető) nem biztos, hogy lehetséges. Ezekben az esetekben koloszómára lehet szükség.
Fontos megjegyezni, hogy egyes esetekben a sebész a műtét megkezdése előtt nem fogja tudni, hogy a rák milyen mértékben fejlődött; más szóval, van esély arra, hogy több kettőspontot kell eltávolítani, mint azt korábban gondolták.
Kolosztómiás műtét
Kolosztóma akkor jön létre, amikor a vastagbél egy részét a hasfal nyílásán keresztül helyezik be. A vastagbélnek a test külső részét sztómának nevezzük (görögül "száj"). A sztóma rózsaszínű, mint az ínyszövet, és nem érez fájdalmat. Ekkor a hason viselt külső táska szükséges a hulladék összegyűjtéséhez. A táskát naponta többször kiürítik és rendszeresen cserélik.
A vastagbélrák kezelésére szolgáló kolosztómiák többsége átmeneti jellegű, és csak a műtét után a vastagbél megfelelő gyógyulásához szükséges.
Egy második műtét során a vastagbél egészséges végeit újra összekapcsolják, és a sztómát bezárják. Ritkán tartós kolosztómiára van szükség.
Előkészítés és helyreállítás
Minden orvosi eljárás kockázattal és előnyökkel jár. Feltétlenül beszéljen orvosával róluk, és tegyen fel kérdéseket, hogy magabiztosan érezhesse magát kezelési döntése kapcsán.
Sebészeti kockázatok
A bélműtéthez kapcsolódó kockázatok közül néhány:
- Vérzés
- Fertőzés
- Vérrögök a lábakban
- Szivárgó anasztomózis
- Metszési dehiscence (a hasi metszés megnyílása)
- Hegesedés és tapadás
A vastagbélen végzett bármilyen műtét előtt belül csikorgóan tisztának kell lennie. Ez teljes bélkészítéssel valósul meg, hasonlóan ahhoz, amelyet a kolonoszkópiájához használhatott.
A bél reszekcióját követően legalább néhány napig kórházban kell tartózkodnia. A kórházban eltöltött idő lehetővé teszi a műtéti bemetszések gyógyulásának megkezdését, míg az ápolók és az orvosok figyelemmel kísérik a folyadékpótlást, a táplálkozást és a műtét utáni egyéb szükségleteket, például a fájdalomcsillapítást.
A műtéttől függően lefolyókat lehet elhelyezni. Ezek a csatornák lehetővé teszik a felesleges folyadékok, például a vér távozását a hasból. A csatornákat a kórházból történő kivezetés előtt eltávolíthatják. Ha a műtét során kolosztómiát illesztettek be, az ápolószemélyzet megtanítja, hogyan kell gondozni a kolosztómiás táskáját és sztómáját, mielőtt hazamegy.
Műtét utáni figyelmeztető jelek
Természetesen minden műtétet követően feltétlenül hallgassa meg testét, és jelentse a sebésznek az esetleges szokatlan tüneteket. Azonnal hívja orvosát, ha:
- Láz
- Fokozódó fájdalom
- Vörösség, vízelvezetés vagy érzékenység a metszési helyek körül
- Nem gyógyuló metszési területek
- Hányinger, hányás
- Vér a székletben vagy kolosztómiás tasakban
- Köhögés, amely nem múlik el
- Sárga szem vagy bőr
Helyi terápia
Bizonyos esetekben sugárterápiát lehet alkalmazni a vastagbélrák kezelésében. A sugárterápia egy meghatározott típusú röntgent használ a rákos sejtek elpusztítására, és a vastagbélrák kemoterápiájával és műtéteivel együtt alkalmazható. A sugárzás onkológus célzott sugárkezeléseket nyújt a rák minden fájdalmas tünetének csökkentésére, a megmaradt rák elpusztítására. sejtek műtét után vagy megismétlődés miatt gyanúsak, vagy kezelés formájában, ha egy személy nem tolerálja a műtétet.
A sugárterápiás ülések általában hetente öt napon keresztül zajlanak, és fájdalommentes eljárások, bár egy személy bőrirritációt (például leégést) tapasztalhat a sugárzás helyén, valamint hányingert vagy hányást érhet el a kezelés során.
Szisztémás terápia
A sugárzással ellentétben ezek a lehetőségek az egész testet érintik, ahelyett, hogy nulláznának egy adott területet.
Kemoterápia
A kemoterápiás gyógyszerek az egész testet bejárják, és elpusztítják a gyorsan osztódó (növekvő vagy duplikáló) sejteket. Bár a kezelés nem tesz különbséget a rákos sejtek és az egészséges, gyorsan osztódó sejtek között (például a hajban vagy a körmökben), az utóbbiakat a kemoterápia befejeztével pótolni kell.
A 0. vagy 1. stádiumú vastagbélrákban szenvedők többsége nem igényel kemoterápiát. A későbbi stádiumban lévő vastagbélrákban kemoterápiát lehet végezni a műtét előtt a daganatok fizikai eltávolítás előtti zsugorítására. A kemoterápiát néha alkalmazzák a daganatok csökkentésére is az egész testben, amikor szisztémás metasztázis lép fel (a 4. stádiumú rákban).
Orvosa azt is tanácsolhatja, hogy műtét után vegyen részt kemoterápián a megmaradt rákos sejtek elpusztítása és a rák kiújulásának esélyének csökkentése érdekében.
A kemoterápiát beadhatjuk más vastagbélrák-kezelésekkel (például műtét vagy sugárzás) együtt vagy önmagában. Az orvosi onkológus (a kemoterápiát elrendelő rákorvos) több tényezőt is figyelembe vesz, amikor kiválasztja a legjobb kemoterápiás lehetőségeket, beleértve a rák stádiumát és fokozatát, valamint az Ön fizikai egészségét.
Gyógyszerek és kezelési rendek: Az intravénás kemoterápiás gyógyszereket vénán keresztül injektálják, míg az orális kemoterápiás gyógyszereket szájon át, pirulával adják be.
A legtöbb intravénás kemoterápiás gyógyszert ciklusokban adják be, amelyet pihenőidő követ. Orvosa figyelembe veszi az egészségét, a rák stádiumát és fokozatát, az alkalmazott kemoterápiás gyógyszereket és a kezelési célokat, miközben eldönti, hogy hány kezelés megfelelő az Ön számára.
A kemoterápia megkezdése után kezelőorvosa jobban meg fogja tudni, mennyi ideig lesz szüksége a kezelésre, a test reakciója alapján a gyógyszerekre.
A vastagbélrák kezelésére használt kemoterápiás gyógyszerek közül néhány:
- 5-FU (fluorouracil)
- Eloxatin (oxaliplatin)
- Xeloda (kapecitabin)
- Camptosar (irinotekán, irinotekán-hidroklorid)
- Trifluridin és tipiracil (Lonsurf), kombinált gyógyszer
Kemoterápiás mellékhatások
A vastagbélrák kemoterápiájának mellékhatásai sokfélék, de a legtöbb más gyógyszerekkel enyhíthető. Előfordulhat, hogy:
- Hányinger, hányás és étvágytalanság
- Hajhullás
- Szájfájdalmak
- Hasmenés
- Alacsony vérkép, ami hajlamosabbá teszi a véraláfutásokra, a vérzésre és a fertőzésekre
- Kéz-láb szindróma, amely vörös kiütés a kezeken és a lábakon, amely hámozódhat és hólyagosodhat (előfordulhat kapecitabin vagy 5-FU esetén)
- A kéz vagy a láb zsibbadása vagy bizsergése (oxaliplatin alkalmazásakor előfordulhat)
- Allergiás vagy érzékenységi reakció (oxaliplatin alkalmazásakor előfordulhat)
Célzott terápia
A vastagbélrák célzott kezelése alkalmazható akár kemoterápiával együtt, akár önmagukban, ha a kemoterápia már nem működik.
Ezek a gyógyszerek általában felismerik a rákos sejteket borító fehérje-növekedési faktorokat, például a vaszkuláris endoteliális növekedési faktort (VEGF) vagy az epidermális növekedési faktor-receptort (EGFR), vagy a sejt belsejében található fehérjéket. Ezek közül a gyógyszerek közül néhány antitest intravénásan adják be, amelyek specifikusan megtámadják azokat a fehérjéket, amelyekhez kötődnek. Csak az e tényezők által lefedett sejteket ölik meg, és kevesebb mellékhatást okozhatnak, mint a kemoterápiás szerek.
Ezen szerek egy részét kemoterápiával egyidejűleg adják, hetente-hetente egyszer, beleértve:
- Avasztin (bevacizumab)
- Erbitux (cetuximab)
- Vectibix (panitumumab)
- Zaltrap, Eylea (aflibercept)
Mások A Cyramza (ramucirumab) önmagában adható. A tirozin-kináz inhibitorokat, például a Stivarga-t (regorafenib), orálisan adják be.
Minden kezelés a mellékhatások kockázatával jár. A kezelés előnyeinek felül kell haladniuk a kockázatokat. Orvosa szorosan együttműködik Önnel, és az Ön igényeinek megfelelően alakítja ki kezelési programját.
Az EGFR-t célzó gyógyszerek leggyakoribb mellékhatása a pattanásszerű kiütés az arcon és a mellkason a kezelés során. Egyéb lehetséges mellékhatások a fejfájás, fáradtság, láz és hasmenés. A VEGF-et célzó gyógyszerek esetében a leggyakoribb mellékhatások a következők:
- Magas vérnyomás
- Rendkívüli fáradtság (fáradtság)
- Vérzés
- Fokozott fertőzésveszély
- Fejfájás
- Szájfájdalmak
- Étvágytalanság
- Hasmenés
Immun terápia
Az előrehaladott vastagbélrákban vagy a kemoterápia ellenére is növekvő rákban szenvedők számára az immunterápia kezelési lehetőség lehet. Az immunterápia célja, hogy az ember saját immunrendszerét felhasználja a rák megtámadására. Az immunterápiás gyógyszerek két típusa:
- Keytruda (pembrolizumab)
- Opdivo (nivolumab)
Ezeknek a gyógyszereknek néhány lehetséges mellékhatása a következők:
- Fáradtság
- Láz
- Köhögés
- Légszomj
- Viszketés és kiütés
- Hányinger, hasmenés, étvágytalanság vagy székrekedés
- Izom- és / vagy ízületi fájdalom
Szakember által vezérelt eljárások
Ha a vastagbélrák átterjedt más szervekre, például a májra vagy a tüdőre (az úgynevezett metasztatikus vastagbélrák), műtétet lehet végezni ezen foltok egy vagy több eltávolítására. Számos tényező dönt a metasztatikus vastagbélrák kezelésének legjobb módjáról, ideértve a metasztatikus elváltozások számát, ahol ezek találhatók, és a beteg gondozási céljait.
Nem műtéti eljárások is alkalmazhatók metasztatikus elváltozások megsemmisítésére vagy zsugorítására.
Ezek a nem műtéti eljárások a következők:
- Kriosebészet, amely fagyasztva elpusztítja a rákos sejteket
- Rádiófrekvenciás abláció, amely energiahullámok segítségével elpusztítja (megégeti) a más szervekbe, például a májba vagy a tüdőbe áttétet adó rákos sejteket.
- Etanol-abláció, amely alkoholinjekcióval elpusztítja a rákos sejteket
Palliatív ellátás
A palliatív kezelés, más néven tünetkezelés vagy kényelmi ellátás, egy krónikus vagy végzetes betegség kellemetlen tüneteinek visszafogására összpontosul. Vastagbélrák esetén a palliatív kezelés segíthet a küzdelem során fizikai, érzelmi és lelki megbirkózásban.
Amikor az emberek palliatív kezelésben részesülnek, a megválasztott gyógyszerek, eljárások vagy műtét célja a tünetek kezelésének segítése, nem pedig a rák gyógyítása.
Néhány gyakori tünet és kellemetlenség forrása, amelyekre a palliatív ellátás orvos összpontosítani fog:
- Szorongás, depresszió és zavartság
- Légszomj és fáradtság
- Étvágytalanság és fogyás
- Székrekedés, hasmenés és bélelzáródás
- Lymphedema
- Hányinger és hányás
Ezenkívül a fájdalom kezelése a palliatív kezelés elsődleges prioritása. Fájdalomkezelést kaphat elsődleges orvosától, onkológustól, vagy akár fájdalomkezelési szakembertől. A rákos fájdalom enyhítésére vagy kezelésére irányuló beavatkozások a következők lehetnek:
- Fájdalomcsillapító gyógyszerek (vényköteles, vény nélkül kapható gyógyszerek és kiegészítő gyógyszerek)
- Triciklusos antidepresszánsok vagy görcsoldók (idegalapú fájdalomcsillapítók)
- Intervenciós eljárások (epidurálisok, idegtömbök)
- Fizikai vagy foglalkozási terápia
- Tanácsadás és biofeedback
Kiegészítő orvoslás (CAM)
A kutatások szerint a kemoterápia kínai gyógynövényes terápiákkal és más vitaminokkal és kiegészítőkkel (például antioxidánsokkal) kombinálva javíthatja a vastagbélrák túlélési arányát, önmagában a kemoterápiához képest.
Például egy nagy kaliforniai tanulmány megállapította, hogy a hagyományos terápia pán-ázsiai gyógyszerekkel és vitaminokkal kombinálva 95% -kal csökkentette a halálozás kockázatát az 1. stádiumú vastagbélrákban; a 2. stádiumú vastagbélrák 64% -kal; a 3. stádiumú vastagbélrák 29% -kal; és a 4. stádiumú vastagbélrák 75% -kal (összehasonlítva a hagyományos kemoterápiás / sugárterápiával).
Bár a kiegészítő gyógyszer beépítése a vastagbélrák-kezelésbe ésszerű ötlet, mindenképpen csak az onkológus irányításával tegye ezt. Ez segít megelőzni a nem kívánt mellékhatásokat vagy kölcsönhatásokat.
Hogyan lehet megelőzni a vastagbélrákot