Lara Antal / Verywell
Key Takeaways
- Az inzulin ára az Egyesült Államokban az elmúlt évtizedben megháromszorozódott. A betegek most az összeg kétszeresét fizetik saját zsebből.
- Szakértők szerint még várat magára, hogy a végrehajtó megrendelések megváltoztatják-e az inzulin árát.
- Jelenleg vannak olyan gyógyszergyártók, amelyek uralják az inzulin piacát - ez a kérdés vezérelte a költségeket.
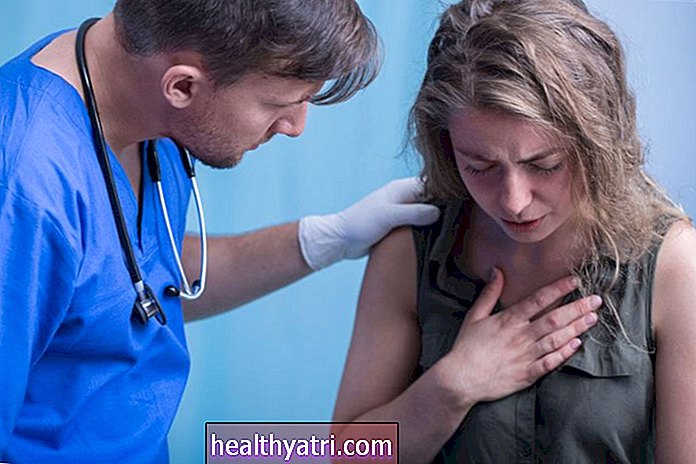
Több mint 34 millió amerikai cukorbeteg. E betegek közül 7 milliónak valamilyen inzulinra van szüksége. Az egyik legnagyobb aggodalom a betegek és a gyógyszerfelírók számára a választások előtt és azon túl az inzulin emelkedő ára.
Az elmúlt évtizedben az inzulin költsége megháromszorozódott az Egyesült Államokban. A Yale School of Medicine kutatása szerint a betegek zsebköltsége megduplázódott - ez a helyzet egyre borzalmasabbá válik. Minden negyedik beteg azt állítja, hogy azért adagolja az inzulint, mert nem engedheti meg magának, ami egyes esetekben életvesztéshez vezetett.
Stephanie Redmond, PharmD, CDE, BC-ADM
Kétségtelen, hogy az inzulin életmentő, és csak egy nap vagy anélkül kórházi kezelést igényel, és halálhoz vezethet e betegek számára.
- Stephanie Redmond, PharmD, CDE, BC-ADM"Ha valakinek 1-es típusú cukorbetegsége van, vagy ha valakinek károsodott a hasnyálmirigye, ezek olyan esetek, amikor a teste nem termel inzulint" - mondja a Verywellnek Stephanie Redmond, PharmD, CDE, BC-ADM, a Diabetes Doctor alapítója. "Kétségtelen, hogy az inzulin életmentő, és csak egy nap vagy anélkül kórházi kezelést igényel, és halálhoz vezethet e betegek számára."
Végrehajtó utasítások a gyógyszerárakról
Az első elnöki vita után Donald Trump elnök azt állította az inzulinról: "Olyan olcsón kapom, olyan, mint a víz." A nyilatkozat kérdéseket váltott ki az inzulinárakról, miután számos ügyvezetői utasítást írtak alá, amelyeket Trump a nyáron aláírt. Ezek a megrendelések magukban foglalták az inzulin és más gyógyszerárak csökkentését célzó nyelvet az amerikaiak számára.
Robin Feldman, jogi professzor, az UC Hastings Jogi Főiskola San Francisco
Meg kell nézni, hogyan hajtották végre ezeket a megrendeléseket, hogy tudják, mennyire hatékonyak és hatékonyak lesznek.
- Robin Feldman, jogi professzor, az UC Hastings College of Law San Francisco"A klinikai gyakorlatban még mindig sokan küzdenek a megfizethetőségért" - mondja Redmond. „Tehát a legtöbb egészségügyi szolgáltató számára nem világos, hogy ki kapja meg ezeket az inzulin sapka előnyeit. Még magam, mint szakértő is nagyon szeretnék további útmutatásokat erről. Vannak alkalmassági követelmények, amelyeket sok beteg még mindig nem teljesít. ”
"Mint minden jogrendben, az ördögben is részletesen szerepel" - mondja Robin Feldman, Arthur J. Goldberg, a San Francisco-i Uast Hastings Jogi Főiskola jeles jogi professzora a Wellwellnek. „Meg kell nézni, hogyan hajtják végre ezeket a megrendeléseket, hogy tudják, milyen hatalmasak és hatékonyak lesznek. Szükségünk lesz azonban néhány rendszerszintű változtatásra, hogy megpróbáljuk kezelni azokat a problémákat, amelyek általában a gyógyszerárakat és az inzulinárakat kifejezetten magasabbak. "
Az inzulin költsége
A cukorbetegek 2,3-szorosa az egészségügyi ellátás költségeinek, mint azok az amerikaiak, akiknek nincs ilyen állapotuk. A különbség egyik legbefolyásosabb tényezője az inzulin ára. Az, hogy az emberek mennyit fizetnek zsebből az inzulinért, sok változótól függ, beleértve azt, hogy van-e biztosításuk, milyen terveik vannak, és a lefedettség részleteitől, például a terv önrészétől. Az, hogy mennyi inzulin és milyen típusú emberre van szüksége az állapotának kezeléséhez, szintén betegenként változik.
Orvosként és gyógyszerészként szerzett tapasztalata szerint Redmond azt mondja, hogy a legtöbb betegnek havonta körülbelül két injekciós üvegre vagy egy-két csomag inzulinra van szüksége. Minden injekciós toll kb. Másfél injekciós üvegnek felel meg. Az inzulin injekciós üveg ára 175 és 250 dollár, a tollak csomagja pedig 375 és 500 dollár között mozog.
Az Egészségügyi költségintézet jelentése szerint az 1-es típusú cukorbetegségben (T1D) szenvedő amerikaiak csak 2016-ban fejenként átlagosan közel 6000 dollárt költöttek inzulinra.
2016-ban a cukorbetegek gyógyszereinek átlagos orvosi és orvosi költsége elérte a 18.500 dollárt - ez 6000 dolláros ugrás 2012-hez képest. Az inzulinra fordított kiadások ennek a tüskének a felét tették ki.
Az American Diabetes Association inzulinhoz jutási és megfizethetőségi munkacsoportjának kutatása szerint a szegénységi küszöb alatt élő cukorbeteg felnőttek körülbelül 24% -a használja az inzulint.
Az egyedül élő cukorbetegségben szenvedő személy az éves jövedelmének több mint felét a zsebéből inzulinra költheti.
"Az árak túl magasak" - mondja Redmond. „Nem csak az inzulinra, hanem a legtöbb cukorbetegség gyógyszerére is. Mindez még mindig őrülten drága.
Sok cukorbeteg embernek járulékos költségei vannak a szükséges gyógyszertári kellékekről is, például tesztcsíkokról, fecskendőkről, bármilyen cukorbetegség-érzékelőről, további vényköteles gyógyszerekről, orvoslátogatásról és kórházi tartózkodásról. Az Egészségköltség Intézet jelentése szerint az inzulinnal nem rendelkező gyógyszertáraknak 2016-ban átlagosan 4000 dollár felett kell lenniük az 1-es típusú cukorbetegségben szenvedőknek. A további orvosi kiadások átlagosan körülbelül 8500 dollárba kerülnek.
A biztosítás szerepe
Az ADA inzulinelérési és megfizethetőségi munkacsoportjának jelentése szerint az amerikaiak közel fele rendelkezik munkáltató által támogatott egészségbiztosítással. Körülbelül 20% -át a Medicaid, 14% -át pedig a Medicare biztosítja. Az amerikaiak körülbelül 7% -a vásárol egészségbiztosítást önállóan - akár közvetlenül a biztosítótól, akár egy egészségbiztosítási tőzsdén keresztül. Az amerikaiak körülbelül 9% -a továbbra sem biztosított.
A cukorbetegség már meglévő állapotnak tekinthető. Ben megjelent kutatások szerintCukorbetegség ellátásabecslések szerint 1,9 millió cukorbeteg, nem biztosított ember szerzett biztosítási fedezetet az Affordable Care Act (ACA) hatálybalépése után. A biztosításban részesülők több mint fele alacsony jövedelmű volt.
Ennek ellenére a biztosítás nem jelenti azt, hogy az inzulin megfizethető. A biztosított betegek inzulinjáért gyakran a listaár helyett másolatot vagy százalékot fizetnek. Redmond szerint ez a költség 30 és 50 dollár között mozoghat.
Magasan levonható egészségügyi tervek esetén a betegeknek az önrész teljesítéséig fel kell fizetniük az inzulinért felszámított listaárat, ami gyakran dollárezereket jelent zsebből. "Sok betegnek csak annyi problémája van, hogy ennyit fizessen" - mondja Redmond.
Gyógyszergyár válasza
A gyógyszergyárak válaszoltak a magas árakkal kapcsolatos kritikákra - például egyes vállalatok kedvezményes kártyákat kínálnak. Redmond azonban elmagyarázza, hogy ez nem segít minden betegnél. "Nem használhatja őket, ha van Medicare-je, és sokuk 100-150 dollárba kerül" - mondja Redmond a kedvezményprogramokról. "Tehát, ha magas a több ezer dolláros önrész, akkor ezek a kuponok nem annyira hasznosak, mert ez a beteg még mindig 300 dollárt fizet zsebéből inzulinjáért vagy annál többet, amíg az önrész teljesül."
Egyes gyógyszergyárak segélyprogramokat is indítottak az alacsony jövedelmű betegek számára. "Ezek jó lehetőségek, de sok időbe telik, és egy hozzáértő orvosnak, aki hajlandó szánni ezt az időt, és segít nekik az űrlapokban" - mondja Redmond, hozzátéve, hogy sok klinikán nincs igazolt cukorbeteg-gondozó és oktató szakember (CDCES). , szociális munkások vagy gondozási koordinátorok, akik segíthetnek.
Sok inzulingyártó hajtott végre programokat a COVID-19 hatására. Például áprilisban a Novo Nordisk bejelentette, hogy ingyenes, 90 napos inzulinkészletet kínál azoknak a betegeknek, akik elvesztették egészségbiztosításukat a járvány idején.
A Sanofi rendelkezik egy ideiglenes hozzáférési programmal is, amely biztosítja a pénzügyi nehézségekkel küzdő betegek 30 napos gyógyszerellátását.
Eli Lilly áprilisban indította el inzulinérték-programját. A program 35 dolláros copay kártyát kínál a nem biztosítottak vagy a kereskedelmi biztosítással rendelkezők számára. Lily nemrég egy sajtóközleményben jelentette be, hogy belátható időn belül folytatja ezt a programot.
Mit jelent ez az Ön számára
Lehet, hogy Ön vagy egy szerette magas árat fizet az inzulinért. Az inzulingyártótól érdeklődjön, hogy jogosult-e egy betegsegítő programra. Ha nem jogosult ezekre a programokra, akkor beszéljen az egészségügyi szolgáltatóval vagy az igazolt diabétesz-gondozási és oktatási szakemberrel (CDCES) más lehetőségekről.
Az inzulin ármeghajtók
Három gyógyszergyár - a Novo Nordisk, a Sanofi-Aventis és az Eli Lilly - irányítja a piacot, kevés versenyhelyzetet hagyva. "A három legnagyobb a globális inzulinellátás 90% -át, az Egyesült Államok inzulinellátásának közel 100% -át adja" - mondja Feldman. „Megfigyelők észrevették, hogy a három nagy hajlamos tükrözni egymás inzulinárának emelkedését. Amikor az egyik emeli az árakat, a többiek gyorsan követik. ”
Feldman szerint a vállalatok ügyesek lettek az úgynevezett örökzöldítés terén. "Az örökzöldítés különféle technikákat tartalmaz a gyógyszerek védelmének kiterjesztésére és az árcsökkentő verseny blokkolására."
Az örökzöld a szabadalmi és a nem szabadalmi jogokkal kapcsolatos kizárólagosságokat is magában foglalja, amelyek kizárják az egyéb gyógyszergyártókat az inzulinpiacról.
Számos márkanevű gyógyszer rendelkezik egy generikus gyógyszerrel, amely az előnyben részesített, olcsóbb alternatívává válik. Az Élelmiszer- és Gyógyszerügyi Hivatal (FDA) azonban az inzulint történelmileg gyógyszerként kezelteés biológiai anyag, amelynek szabályozási útja különböző.
A megkülönböztetés azért fontos, mert azokat a gyógyszereket, amelyeket egy biológiai anyaghoz hasonlóan kezelnek, bioszimilárisnak, nem pedig generikusnak nevezzük. A biohasonlóknak egy meghatározott jóváhagyási úton kell átmenniük.
Az American Diabetes Association szerint az eredeti márkanevű inzulinok a gyógyszeres úton mentek keresztül, nem pedig a biológiai úton, ami azt jelentette, hogy a versenytársak nem vezettek be biohasonló inzulint.
Márciusban az FDA átállta az inzulinok biológiai címkézésére, amely megnyitotta az ajtót az új bioszimilárok előtt, de továbbra is vannak akadályok. Feldman szerint a jóváhagyási folyamat bonyolultabb a biohasonló gyógyszereknél, mint a generikus gyógyszereknél, és a gyógyszertár helyettesítési folyamata is nehezebb.
Robin Feldman, jogi professzor, az UC Hastings Jogi Főiskola San Francisco
Az inzulin nagyon régi gyógyszer. Régóta tudunk róla. A betegeknek nem kellene az orrán keresztül fizetniük ezért száz évvel később.
- Robin Feldman, jogi professzor, az UC Hastings College of Law San FranciscoAz állami törvények lehetővé teszik a gyógyszerészek számára, hogy a gyógyszerek általános változatát automatikusan kicseréljék, de a bioszimilárok esetében ez nem áll rendelkezésre. Egy biohasonlót fel lehet cserélhető kategóriába sorolni, de az Egyesült Államokban jelenleg nincsenek FDA által jóváhagyott cserélhető gyógyszerek.
"Ez hatalmas hatás" - mondja Feldman. "Mert az automatikus helyettesítés az a módszer, amelyen a generikus gyógyszerek hagyományosan előretörnek a piacon, és csökkentik az árakat."
Az FDA ezen a nyáron jóváhagyta a hosszú hatású, bioszimiláris inzulint, a Semglee nevet, azonban a betegeknek és az orvosoknak kifejezetten kérniük kell a bioszimilárt az automatikus helyettesítés hiánya miatt. Feldman szerint történelmileg ez nem történik meg. "Érdekes lesz látni, hogy Semglee mennyire változtatja meg a jelenlegi piaci dinamikát" - mondja Feldman. - Nem tartom vissza a lélegzetemet.
Ezenkívül az inzulinellátási lánc mentén tevékenykedő közvetítők növelhetik a költségeket, vagy megakadályozhatják az új gyógyszerek megalapozását. "A meglévő, nagy piaci részesedéssel rendelkező játékosok a mennyiségi kedvezmények segítségével visszatarthatják a [gyógyszertári ellátások vezetőit] és az egészségügyi terveket az új belépők fedezésétől" - mondja Feldman.
A lényeg az, hogy a három cég monopóliuma károsítja a cukorbetegségben szenvedőket. "Az inzulin nagyon régi gyógyszer" - mondja Feldman. - Régóta tudunk róla. A betegeknek nem kellene száz évvel később az orrán keresztül fizetniük ezért. ”







-side-effects.jpg)
.jpg)